Les lésions musculaires — claquages, élongations, déchirures — représentent le motif de consultation le plus fréquent en médecine sportive au Québec. Pourtant, elles sont souvent mal gérées : trop de repos au début, reprise trop rapide ensuite. Le résultat : une cicatrice fibreuse fragile, des récidives à répétition, et une carrière sportive compromise. Ce guide vous explique tout ce que vous devez savoir, de l'anatomie musculaire jusqu'aux critères fonctionnels de retour au sport.
Anatomie musculaire : fibres, fascia et vascularisation
Le muscle squelettique est une structure hiérarchisée conçue pour absorber et produire des forces considérables. Comprendre cette organisation aide à comprendre pourquoi les lésions surviennent là où elles surviennent.
- Fibres musculaires — Les unités contractiles de base. Chaque fibre est une cellule géante multinucléée contenant des myofibrilles (actine + myosine). Les fibres de type I (lentes, oxydatives) résistent à la fatigue ; les fibres de type II (rapides, glycolytiques) produisent plus de force mais se fatiguent vite. Les déchirures touchent préférentiellement les fibres de type II, plus vulnérables aux contractions excentriques intenses.
- Fascicules et fascia — Les fibres sont regroupées en fascicules enveloppés de périmysium, eux-mêmes contenus dans l'endomysium global. Le fascia profond (épimysium) enveloppe l'ensemble du muscle. La jonction myotendineuse (JMT) — l'interface entre le tissu musculaire et le tendon — est la zone de lésion la plus fréquente (70-80% des déchirures), car c'est là que les contraintes de traction sont maximales.
- Vascularisation — Le muscle est richement vascularisé, ce qui explique sa capacité de guérison. Un hématome intramusculaire se forme immédiatement après une lésion sévère, alimentant la cascade de cicatrisation. La régénération musculaire (par les cellules satellites) dépend d'un apport sanguin adéquat — d'où l'importance de ne pas comprimer excessivement à long terme.
Les muscles les plus fréquemment lésés en sport sont les ischio-jambiers (sprint, football, soccer), le quadriceps (décélérations, sauts), le triceps sural (course, tennis), les adducteurs (sports latéraux), et le droit de l'abdomen. Chacun a sa biomécanique lésionnelle propre.
Mécanisme de blessure : la contraction excentrique
La grande majorité des lésions musculaires surviennent lors d'une contraction excentrique — lorsque le muscle se contracte en s'allongeant simultanément. Ce mécanisme génère des forces 2 à 3 fois supérieures aux contractions concentriques habituelles, concentrant le stress sur la jonction myotendineuse.
Exemples de mécanismes excentriques lésionnels :
- Ischio-jambiers — Phase terminale du sprint, quand la jambe se redresse avant l'attaque du sol : les ischio-jambiers freinent l'extension du genou en se contractant de façon excentrique à haute vitesse. C'est le mécanisme classique du claquage au sprint.
- Quadriceps (droit fémoral) — Frappe de balle en extension (football, soccer) : contraction excentrique du quadriceps lors de la phase de décélération du geste.
- Triceps sural — Démarrage explosif en tennis (serve + volley) ou montée de marche rapide : contraction excentrique du gastrocnémien lors de la propulsion.
- Adducteurs — Changements de direction en dribble ou glissade latérale : étirement forcé des adducteurs en abduction rapide.
Les facteurs de risque incluent la fatigue musculaire (les lésions surviennent souvent en fin d'entraînement ou de match), un échauffement insuffisant, un déséquilibre agoniste/antagoniste (ratio ischio/quadriceps anormal), des antécédents de lésion (la cicatrice musculaire est moins élastique que le tissu original), et une charge d'entraînement augmentée trop rapidement.
Classification : grades I, II et III
Les lésions musculaires sont classifiées selon l'étendue de la déchirure :
- Grade I — Élongation (étirement) : Micro-déchirures des fibres musculaires sans rupture macroscopique visible. Moins de 5% des fibres atteintes. Douleur légère à modérée, sensation de « tir » ou de brûlure, contraction possible contre résistance. Pas ou peu d'hématome. Récupération : 7-14 jours avec traitement approprié.
- Grade II — Déchirure partielle : Rupture de 5 à 50% des fibres musculaires. Douleur vive immédiate (sensation de « claquage »), ecchymose possible à 24-48 heures, faiblesse musculaire significative, contraction douloureuse contre résistance. L'athlète ne peut généralement pas continuer l'activité. Récupération : 3-8 semaines selon la masse musculaire atteinte.
- Grade III — Déchirure complète (partielle sévère ou totale) : Rupture de plus de 50% des fibres, jusqu'à la rupture totale du muscle ou de la jonction myotendineuse. Douleur intense, déformation visible (défect palpable, aspect « boule »), ecchymose étendue, perte complète de la fonction musculaire. Récupération : 3-6 mois; la chirurgie peut être nécessaire pour les ruptures totales (tendon d'Achille, quadriceps, biceps).
Attention : la corrélation entre douleur initiale et sévérité n'est pas parfaite. Un grade I peut être intensément douloureux à l'instant de la blessure, tandis qu'une rupture partielle significative peut s'accompagner d'une douleur initiale modérée (phénomène de « dead leg »). L'imagerie reste indispensable pour les grades II et III.
Symptômes et diagnostic : examen clinique, échographie et IRM
L'évaluation d'une lésion musculaire débute par un examen clinique structuré :
- Anamnèse — Mécanisme exact (sprint, frappe, changement de direction), moment d'apparition (aigu ou progressif), présence d'un bruit audible (« pop »), capacité à continuer l'activité, douleurs antérieures au même endroit
- Inspection — Ecchymose, déformation visible, asymétrie musculaire
- Palpation — Localisation précise de la douleur maximale, recherche d'un défect (signe du sillon), tension musculaire
- Tests fonctionnels — Contraction isométrique, test de résistance concentrique et excentrique, test d'étirement passif
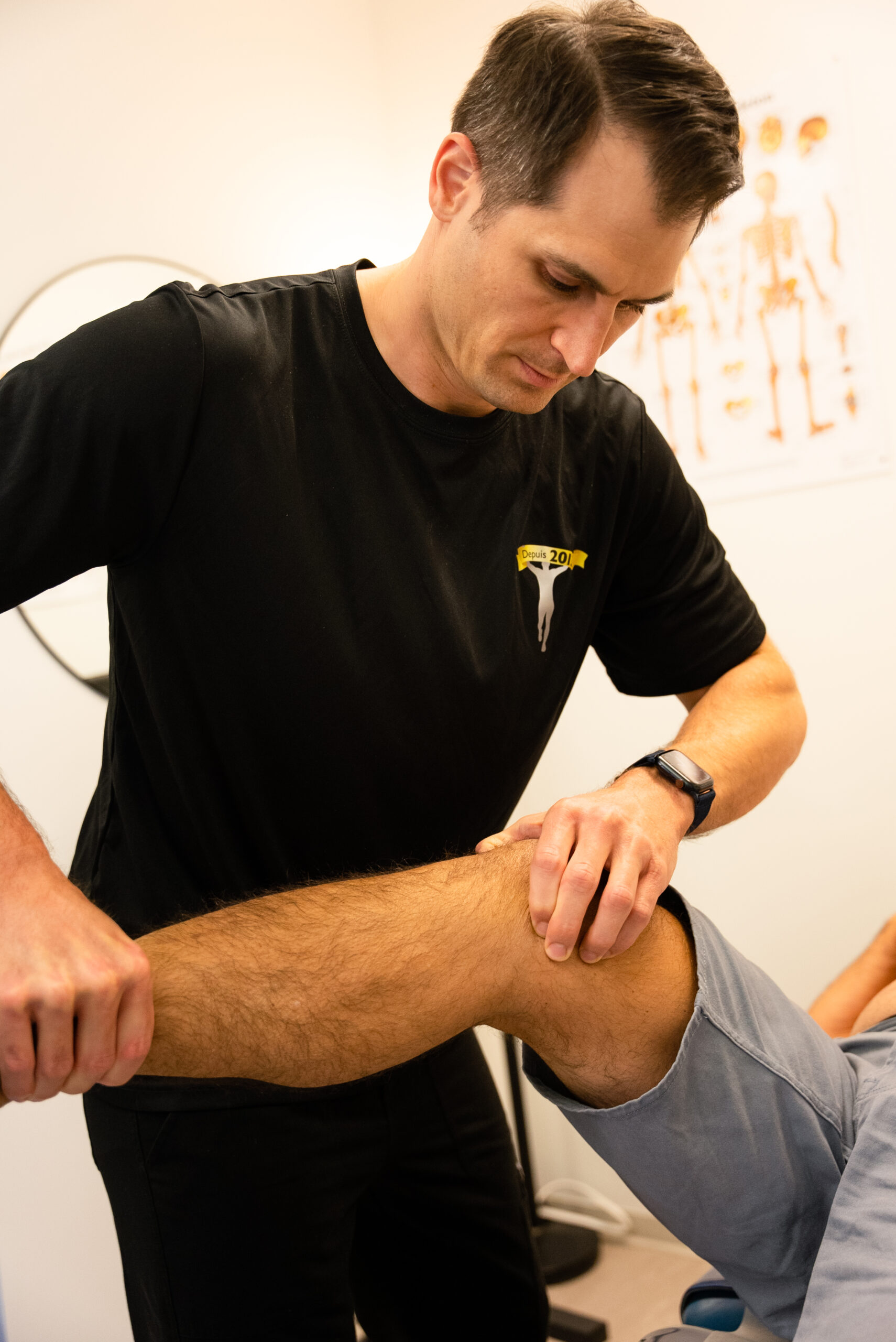
Échographie musculosquelettique — L'échographie musculosquelettique est l'outil de choix en première intention. Elle visualise en temps réel l'hématome, l'étendue de la déchirure, la localisation à la jonction myotendineuse, et permet une évaluation dynamique (contraction active). Elle est disponible le jour même de la consultation et guide directement les décisions thérapeutiques (drainage d'hématome, contre-indication au retour immédiat).
IRM — Réservée aux cas complexes : déchirure de grade II-III avec doute sur l'étendue exacte, bilan préchirurgical, récidive atypique, ou lésion profonde non évaluable en échographie. L'IRM classe avec précision l'étendue des lésions en termes de section transversale atteinte — information critique pour pronostiquer le délai de retour au sport.
Le pronostic de durée de récupération est largement influencé par deux facteurs : la distance entre la lésion et la jonction myotendineuse (les lésions proximales guérissent moins bien), et la présence d'un hématome intramusculaire (prolonge la récupération de 2-3 semaines si important).
Traitement aigu : le protocole POLICE
La gestion aiguë des lésions musculaires a évolué. Le protocole RICE (Rest, Ice, Compression, Elevation) est progressivement remplacé par POLICE, plus adapté à la réalité clinique moderne :
- Protection — Protéger le muscle blessé pendant les 48-72 premières heures : mise en décharge partielle ou complète selon le grade (béquilles si douleur à l'appui), éviter tout étirement forcé. La protection ne signifie pas immobilisation totale.
- OL Optimal Loading (Charge optimale) — Dès 48-72 heures, une mise en charge progressive contrôlée favorise l'orientation des fibres de cicatrice selon les lignes de tension, améliore la vascularisation, et prévient l'atrophie. Un muscle complètement au repos produit une cicatrice fibreuse désorganisée — moins solide et moins élastique.
- Ice — Application de glace 15-20 minutes, 3-4 fois par jour, les 48-72 premières heures. Réduit l'hématome et la douleur. Ne pas appliquer directement sur la peau (risque de brûlure).
- Compression — Bandage compressif pour limiter l'expansion de l'hématome, particulièrement pour les muscles superficiels (quadriceps, ischio-jambiers). À maintenir les premières 24-48 heures.
- Elevation — Surélever le membre pour favoriser le retour veineux et limiter l'œdème.
Médicaments — Les AINS (ibuprofène, naproxène) ont un rôle limité : ils réduisent la douleur et l'inflammation, mais des données suggèrent qu'une utilisation prolongée peut interférer avec la cicatrisation musculaire. Ils sont utilisés sur une courte période (3-5 jours maximum) en phase aiguë, pas en traitement continu. L'acétaminophène est préféré pour la gestion de la douleur simple.
Ce qu'il ne faut PAS faire : massage profond les 48-72 premières heures (risque d'aggravation de l'hématome et de myosite ossifiante), chaleur en phase aiguë (augmente l'œdème), étirements forcés (risque de ré-déchirure).
Réhabilitation : phases de guérison et exercices excentriques
La réhabilitation musculaire suit les phases biologiques de guérison :
Phase 1 — Inflammation (Jours 0-5)
Objectif : contrôler l'hématome, maintenir la mobilité articulaire non douloureuse. Exercices isométriques légers dès 48-72 heures (contraction à zéro mouvement) pour maintenir la connexion neurale et limiter l'atrophie. Marche progressive si tolérable.
Phase 2 — Prolifération/Réparation (Jours 5-21)
Objectif : orienter les fibres de cicatrice, commencer le renforcement. Exercices concentriques progressifs contre résistance légère à modérée, mobilisation articulaire complète, vélo stationnaire (basse résistance). La douleur à l'effort doit rester ≤ 3/10.
Phase 3 — Remodelage (Semaines 3-8+)
Objectif : renforcer et assouplir la cicatrice. Exercices excentriques — la pierre angulaire de la réhabilitation musculaire. Les contractions excentriques (Nordic Hamstring Curl pour les ischio-jambiers, Eccentric Calf Raises pour le triceps sural) stimulent la maturation du collagène, améliorent la résistance à la tension, et réduisent le risque de récidive de 50-70% comparativement aux protocoles concentriques seuls. La progression doit être rigoureuse : résistance et amplitude augmentées graduellement, douleur ≤ 3/10.
Phase 4 — Retour fonctionnel (Semaines 6-12+)
Réintroduction des gestes spécifiques au sport : course progressive (marche → jogging → course → sprint progressif → sprint maximal), pliométrie, changements de direction. Le contrôle neuromusculaire et la proprioception sont travaillés spécifiquement.
Pour les tendinopathies associées à la jonction myotendineuse — une complication fréquente des lésions musculaires chroniques ou récidivantes — un programme excentrique adapté à la structure tendineuse est intégré au traitement global.
Infiltrations si nécessaire : le PRP pour les déchirures partielles
Dans les grades II et III réfractaires au traitement conservateur, ou pour accélérer la guérison chez un athlète professionnel sous contrainte temporelle, les infiltrations guidées par échographie offrent une option complémentaire.
Drainage de l'hématome intramusculaire — Pour les hématomes volumineux (> 2 cm), un drainage guidé par échographie dans les 48-72 premières heures peut réduire significativement la douleur et accélérer la récupération de 1-2 semaines. Non indiqué systématiquement, mais très efficace pour les hématomes compressifs douloureux.
Injection de PRP (Plasma Riche en Plaquettes) — L'injection de PRP délivre une concentration de facteurs de croissance (PDGF, TGF-β, IGF-1, VEGF) directement dans la zone de déchirure, sous guidage échographique en temps réel. Les facteurs de croissance activent les cellules satellites musculaires et les fibroblastes, stimulant la régénération musculaire et optimisant la qualité de la cicatrice.
Les données cliniques sont les plus solides pour les déchirures partielles de grade II des ischio-jambiers, avec une réduction du délai de retour au sport de 2-4 semaines documentée dans plusieurs études randomisées. Le PRP est réalisé entre J3 et J10 après la blessure — après la phase inflammatoire aiguë mais pendant la fenêtre proliférative.
Infiltration de cortisone — L'infiltration de cortisone n'est généralement pas indiquée dans les lésions musculaires aiguës (risque d'inhibition de la cicatrisation musculaire). Elle peut être utilisée ponctuellement pour une bursite ou une réaction tendineuse inflammatoire concomitante, sous guidage échographique strict pour éviter l'injection intramusculaire directe.
Ondes de choc — Les ondes de choc thérapeutiques sont une option pour les cicatrices musculaires fibreuses chroniques, les calcifications post-traumatiques (myosite ossifiante débutante), et les tendinopathies associées à la jonction myotendineuse. Elles stimulent la vascularisation et la résorption des dépôts calciques.
Retour au sport : critères fonctionnels
Le retour au sport après une lésion musculaire doit être basé sur des critères fonctionnels objectifs, pas uniquement sur la disparition de la douleur ou l'écoulement d'un délai arbitraire. C'est la cause principale des récidives précoces.
Critères de retour progressif à la course :
- Marche sans douleur ni boiterie
- Étirement passif du muscle sans douleur
- Contraction isométrique maximale sans douleur
- Force concentrique ≥ 80% du côté sain (mesure isocinétique ou test de force fonctionnel)
Critères de retour au sport compétitif :
- Force excentrique ≥ 90% du côté sain (test de Nordic Hamstring ou équivalent)
- Sprint maximal sans compensation ni douleur
- Gestes spécifiques au sport (frappe, saut, pivot) sans douleur ni protection comportementale
- Absence de douleur résiduelle 24 heures après les séances d'entraînement intensif
- Confiance subjective de l'athlète ≥ 7/10 (échelle de confiance de retour au sport — mesure validée)
Le protocole de retour à la course après lésion des ischio-jambiers (le plus documenté) comprend typiquement : marche → jogging à 50% → course à 75% → course à 100% → accélérations → sprint maximal → gestes spécifiques. Chaque étape est franchie sans douleur avant de progresser. Un test de sprint à vitesse maximale sous surveillance médicale est la dernière étape avant le retour compétitif.
Pour toute question sur le bon moment de consulter face à une douleur musculaire persistante ou une blessure récidivante, notre article Quand consulter un médecin du sport offre un guide pratique.
Foire aux questions (FAQ)
Quelle est la différence entre un claquage, une élongation et une déchirure musculaire ?
Ces termes décrivent le même continuum de lésion, du moins sévère au plus sévère. L'élongation (grade I) correspond à des micro-déchirures sans rupture macroscopique visible — douleur modérée, récupération en 7-14 jours. Le claquage désigne en français courant une lésion ressentie comme un coup sec, correspondant généralement à une déchirure partielle de grade II — rupture de 5 à 50% des fibres, récupération 3-8 semaines. La déchirure (grade III) implique la rupture de plus de 50% des fibres jusqu'à la rupture complète — récupération 3-6 mois. En pratique médicale, on parle de lésion musculaire de grade I, II ou III, classification basée sur l'imagerie (échographie ou IRM).
Combien de temps dure la guérison d'une lésion musculaire ?
La durée dépend du grade : grade I (élongation) = 7-14 jours; grade II (déchirure partielle) = 3-8 semaines selon l'étendue; grade III (déchirure sévère ou complète) = 3-6 mois. Ces délais sont pour le retour au sport compétitif, pas seulement pour la disparition de la douleur. Un retour trop rapide — basé sur la douleur seule — est la cause principale des récidives. L'imagerie (échographie ou IRM) permet d'objectiver la guérison et d'affiner le pronostic. Un traitement rigoureux (protocole POLICE + réhabilitation progressive) peut accélérer la récupération de 20-30%.
Peut-on continuer le sport avec une lésion musculaire ?
Non pour les grades II et III — continuer aggrave la lésion (transformation d'une déchirure partielle en déchirure complète) et multiplie par 3 le risque de récidive ultérieure. Pour les grades I légers, une activité à intensité réduite peut être tolérée si la douleur reste ≤ 2/10 et ne s'aggrave pas. Mais le sport à haute intensité doit être arrêté immédiatement après une lésion suspectée. La règle simple : si vous avez entendu ou ressenti un « claquage » pendant l'effort, arrêtez. Une consultation dans les 24-48 heures permet d'établir le grade exact et de commencer la réhabilitation appropriée dès que possible.
Faut-il éviter les étirements après un claquage musculaire ?
Oui, dans les 48-72 premières heures (phase aiguë). Les étirements forcés sur un muscle déchiré aggravent la lésion, augmentent l'hématome, et peuvent transformer une déchirure partielle en déchirure complète. Après 72 heures, des étirements progressifs et non douloureux peuvent être introduits graduellement sous supervision. La mobilisation douce favorise l'orientation correcte des fibres de cicatrice. Les étirements actifs et les exercices excentriques sont progressivement réintroduits en phase de réhabilitation, selon un protocole structuré supervisé par un physiothérapeute ou un médecin du sport.
Le PRP est-il efficace pour les lésions musculaires ?
Les données les plus solides concernent les déchirures partielles de grade II des ischio-jambiers, où plusieurs études randomisées montrent une réduction du délai de retour au sport de 2 à 4 semaines. Le PRP est administré sous guidage échographique en temps réel, entre le 3e et le 10e jour après la blessure. Il est particulièrement indiqué pour les athlètes professionnels ou de haut niveau sous contrainte temporelle, et pour les lésions récidivantes avec qualité cicatricielle insuffisante. Pour les grades I et les déchirures complètes nécessitant une chirurgie, le PRP a une indication moins claire. La décision est individualisée selon le grade, la localisation, le profil de l'athlète et les objectifs de retour au sport.